Szyjka macicy to zgrubiała, dolna część mięśniówki macicy, która łączy pochwę z jamą macicy. Odgrywa niezwykle istotną rolę w utrzymaniu ciąży.
Niewydolność cieśniowo-szyjkowa, bo tak również nazywana jest niewydolność szyjki macicy, to sytuacja kliniczna, w której dochodzi do bezbolesnego rozwierania się szyjki macicy w drugim lub wczesnym trzecim trymestrze ciąży.
Skracanie i rozwieranie się szyjki pomimo braku czynności skurczowej prowadzi do wpuklania się pęcherza płodowego do kanału szyjki, a następnie do pochwy, co skutkuje przedwczesnym pęknięciem błon płodowych i poronieniem lub porodem przedwczesnym.
Niewydolność cieśniowo-szyjkowa występuje u mniej niż 1% populacji. Z kolei u pacjentek z nawracającymi poronieniami w drugim trymestrze niewydolność cieśniowo-szyjkowa odpowiada za 8% strat ciąż.
Do czynników ryzyka zaliczamy:
- poprzednie utraty ciąż w drugim i wczesnym trzecim trymestrze ciąży
- odpłynięcie płynu owodniowego przed 32 tygodniem ciąży w wywiadzie
- urazy szyjki macicy (konizacje, trachelektomie, pęknięcia w trakcie porodów)
- wady rozwojowe macicy i/lub szyjki
- zespół Ehlersa-Danlosa
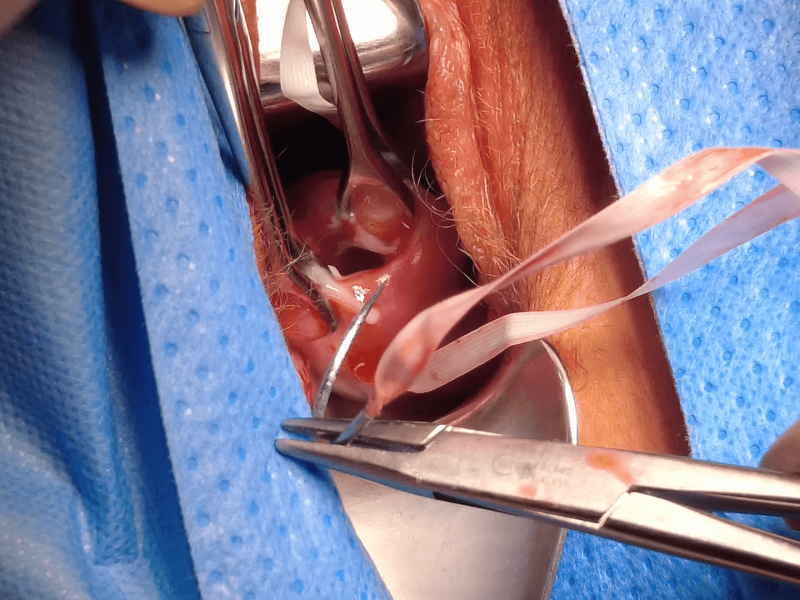
W przypadku niewydolności cieśniowo-szyjkowej możliwe jest postępowanie zachowawcze, polegające na leczeniu progesteronem stosowanym dopochwowo, lub zabiegowe, które obejmuje założenie szwów okrężnych na szyjkę macicy. Alternatywą dla szwu może być pessar położniczy, jakkolwiek dane dotyczące skuteczności pessaroterapii są niejednoznaczne i obecnie nie jest ona rekomendowaną metodą terapeutyczną. Spośród szwów okrężnych rozróżnia się profilaktyczny i terapeutyczny (tzw. ratunkowy).
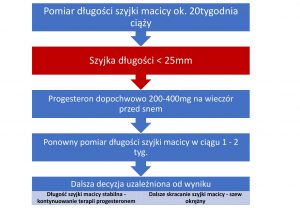
U pacjentek bezobjawowych, bez obciążonego wywiadu pomiar ultrasonograficzny długości szyjki powinien mieć miejsce w 20-24 tygodniu ciąży w trakcie rutynowego badania drugiego trymestru.
Pomiar wykonujemy głowicą dopochwową umieszczoną w pochwie skierowaną do przedniego sklepienia. Należy unikać nadmiernego nacisku na szyjkę macicy, co może sztucznie zwiększyć jej długość.
Pacjentka do badania powinna przystępować z pustym pęcherzem moczowym. Przezpochwowy pomiar długości szyjki macicy cechuje się wysoką powtarzalnością.
U kobiet z krótką szyjką (<25 mm) rozpoznaną podczas rutynowego badania USG dopochwowego w 22-24 tygodniu ciąży podjęto trzy strategie celem redukcji ryzyka porodu przedwczesnego:
- Progesteron dopochwowy w ciążach pojedynczych redukuje wskaźnik porodu przedwczesnego przed 34 tygodniem o 35-40%.
- Szew okrężny w ciąży pojedynczej z krótką szyjką bez obciążonego wywiadu w kierunku porodu przedwczesnego zmniejsza ryzyko samoistnego porodu przed 34 tygodniem tylko o 15%.
- Badania randomizowane oceniające skuteczność pessarów szyjkowych w ciążach pojedynczych z krótką szyjką przedstawiły przeciwstawne wyniki.