W Polsce częstość występowania przeciwciał u ciężarnych wynosi od 50 – 70%. Ryzyko zarażenia płodu toksoplazmozą jest związane z okresem ciąży i jest prawdopodobnie spowodowane obniżeniem odporności matki, zwiększeniem przepuszczalności łożyska oraz zjadliwością szczepu Toxoplasma gondii.
Wyróżniamy 3 serotypy pierwotniaka Toxoplasma gondii.
Serotyp I: wysoka zakaźność , cięższy przebieg zakażenia (Ameryka Południowa)
Serotyp II: niska zakaźność, łagodny przebieg zakażenia, najczęstsze zakażenie wśród ludzi
Serotyp III: niska zakaźność, łagodny przebieg zakażenia
Cykl rozwojowy:
- w nabłonku jelitowym kota (żywiciel ostateczny) zachodzi cykl płciowy i wytworzenie oocysty
- oocysty są wydalane z odchodami kota, dojrzewają w glebie i zachowują zakaźność przez 12- 18 miesięcy
- uwolnienie tachyzoitów i rozsiew do: OUN, oka, mięśni szkieletowych, mięśnia sercowego, łożyska
Wyróżniamy 3 główne drogi zakażenia T. gondii:
- drogę pokarmową
- drogę przezłożyskową (wrodzona)
- drogą krwiopochodną (bardzo rzadkie)
OBRAZ KLINICZNY:
- kres wylęgania postaci nabytej od 2 tyg. do 2 mies. (średnio: 4 tygodnie), parazytemia trwa 1 – 3 tygodnie
- u osób immunokompetentnych zwykle przebiega bezobjawowo lub skąpoobjawowo (85% przypadków)
- POSTAĆ WĘZŁOWA: najczęstsza u osób immunokompetentnych, dominuje powiększenie węzłów chłonnych, najczęściej szyjnych, karkowych i potylicznych
- POSTAĆ OCZNA: postępujące zapalenie siatkówki i naczyniówki o różnej dynamice, częściej u osób w stanie immunosupresji
- POSTAĆ UOGÓLNIONA: u pacjentów w stanie immunosupresji; zapalenie mięśnia sercowego, płuc, opłucnej, wątroby z jej powiększeniem, powiększenie niedokrwistości, skaza krwotoczna, zapalenie mózgu, opon mózgowo-rdzeniowych, rdzenia kręgowego, zapalenie wielonerwowe
Toksoplazmoza wrodzona bezobjawowa
- 80% noworodków, z wrodzoną toksoplazmozą
- odległe następstwa, zwykle ujawniające się do 10. roku życia
- narząd wzroku: zez, jaskra, zaburzenia ostrości wzroku
- zaburzenia czynności OUN: opóźnienie rozwoju, psychoruchowego, drgawki, zaburzenia mowy, trudności w nauce
Diagnostyka toksoplazmozy wrodzonej:
- Testy serologiczne u noworodka
- wykrycie swoistych IgM i IgA zawsze świadczy o toksoplazmozie wrodzonej (nie przechodzą przez łożysko)
- Narastająca awidność w klasie IgG potwierdza rozpoznanie toksoplazmozy wrodzonej
- Immunoblotting IgG (porównanie profilu antygenowego swoistych IgG u matki i u dziecka)
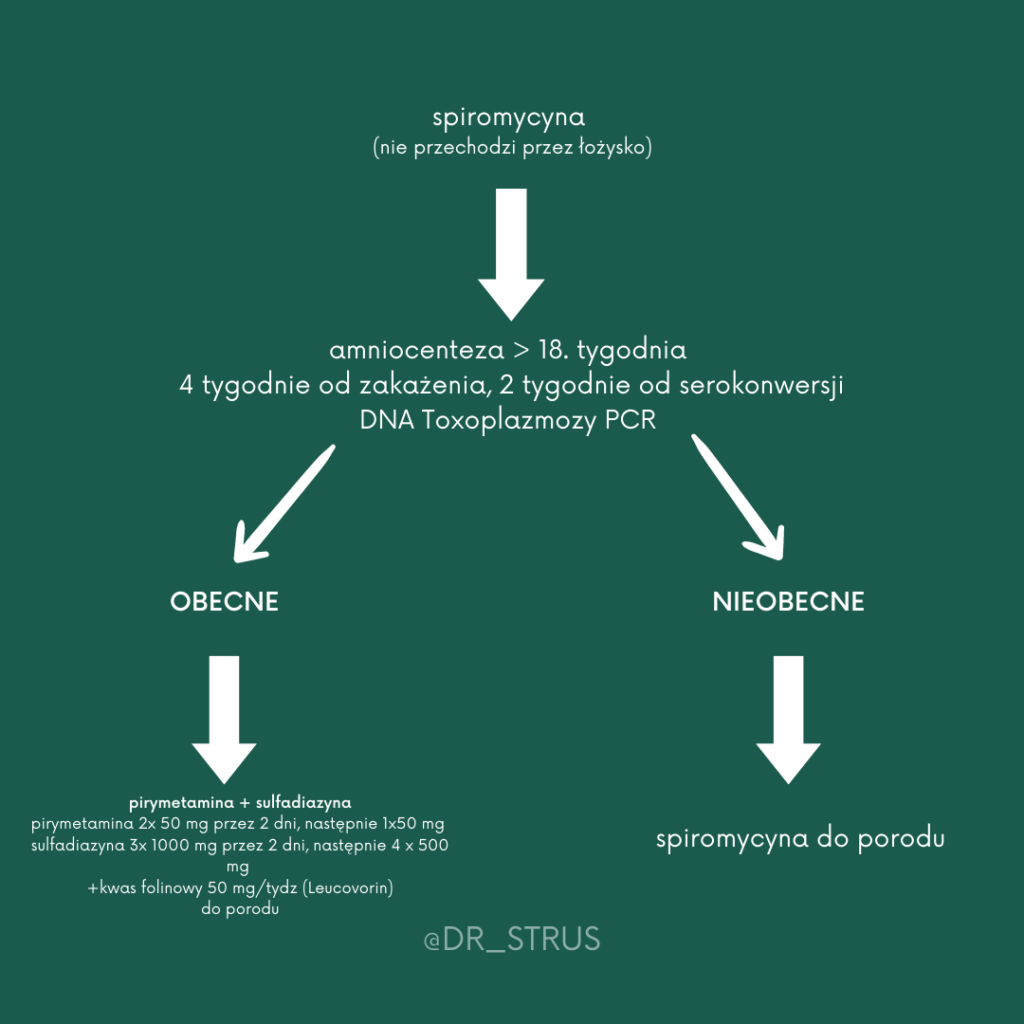
- Technika PCR, wykrywa 35-nukleotydowy fragment T. gondii określany jako gen B1 (w surowicy, łożysku, PMR)
Aktualne zakażenie T. gondii wyróżnia:
- obecność swoistych p-ciał IgM w surowicy matki o wysokim mianie serokonwersji,
- znaczący wzrost (4-krotny) miana p-ciał IgG i IgM w surowicy matki, pobranej dwukrotnie w odstępie 3-4 tygodni
- obecność specyficznych p-ciał w klasie IgA i IgE


Siłę wiązania przeciwciał z antygenem określamy mianem “awidności”. W zakażeniu pierwotniakiem T. gondii pojawiają się pewne trudności diagnostyczne, ponieważ wysoka awidność przeciwciał świadczy o zakażeniu nabytym co najmniej 12 – 16 tygodni wcześniej i stwierdzenie jej na początku ciąży praktycznie wyklucza pierwotne zarażenie toksoplazmozą w okresie ciąży. Obecność przeciwciał o niskiej awidności może, ale nie musi oznaczać „świeżego” zakażenia (mimo, że pojawiają się najwcześniej), gdyż przeciwciała te mogę przetrwać nawet rok. Niska awidność może utrzymywać się latami, a leczenie toksoplazmozy spiromycyną wydłuża czas niskiej awidności przeciwciał.

Prowadzenie powszechnych badań przesiewowych w kierunku toksoplazmozy u kobiet w ciąży jest nadal spornym problemem. Polskie Towarzystwo Ginekologiczne w swych rekomendacjach wymienia badania w kierunku toksoplazmozy jako zalecane, ale nieobowiązkowe.