Panie Doktorze jestem w ciąży, potrzebuje żelazo! Czy aby na pewno każda pacjentka w ciąży będzie musiała suplementować żelazo? Może warto przyjmować, żelazo “na zapas” skoro bez żadnego problemu jest ono dostępne w większości aptek? Niedobory żelaza kojarzą nam się z osłabieniem, zaburzeniami koncentracji, pogorszeniem jakości cery, wypadaniem włosów jednak czy w ciąży to żelazo jest najważniejsze?
Suplementacja żelaza dla każdej ciężarnej?Zdecydowanie NIE!
Niedokrwistość, czyli stan, w którym liczba krwinek czerwonych jest niewystarczająca do zaspokojenia fizjologicznych potrzeb organizmu w zakresie transportu tlenu zwiększa się z wiekiem ciążowym i w trzecim trymestrze wystąpi u ok. 30% ciężarnych.
Mimo że niedokrwistość może mieć wiele przyczyn, od chorób przewlekłych do ostrej utraty krwi, ocenia się, że w 50% przypadków u kobiet w ciąży wynika ona z niedoboru żelaza.
O konieczności suplementacji preparatami żelaza w trakcie trwania ciąży decyduje tylko i wyłącznie wynik hemoglobiny! Oznaczanie poziomu żelaza czy ferrytyny przy prawidłowych poziomach hemoglobiny nie ma większego sensu. Jednocześnie musimy pamiętać o zmienionych normach poziomu hemoglobiny, które obowiązują w poszczególnych trymestrach ciąży:
I trymestr – 11 g/dl
II trymestr – 10,5 g/dl
III trymestr – 11 g/dl
Dlaczego to tak ważne? Przecież to “tylko” żelazo… zażywa go prawie każdy? Otóż dla ciąży ma to ogromne znaczenie.
W ostatnich latach zwraca się coraz większą uwagę na potencjalnie niekorzystny wpływ nadmiaru żelaza na przebieg ciąży. Żelazo bierze udział w powstawaniu reaktywnych form tlenu, które odpowiadają za rozwój
-
insulinooporności
-
cukrzycy ciążowej
-
stanu przedrzucawkowego
Zgodnie z rozporządzeniem ministra zdrowia w sprawie opieki okołoporodowej kontrolne wizyty w trakcie trwania ciąży powinny się odbywać co ok. 3-4 tygodnie. Wśród wielu innych badań na każdą z takich wizyt Pacjentka przynosi aktualny (wykonywany 1-2 dni przed wizytą) wynik morfologii. Dopiero w sytuacji spadku poziomu hemoglobiny poniżej podanych wcześniej norm powinniśmy poszerzyć diagnostykę o oznaczenie poziomu ferrytyny. I dalsze postępowanie uzależnić właśnie od tego wyniku.
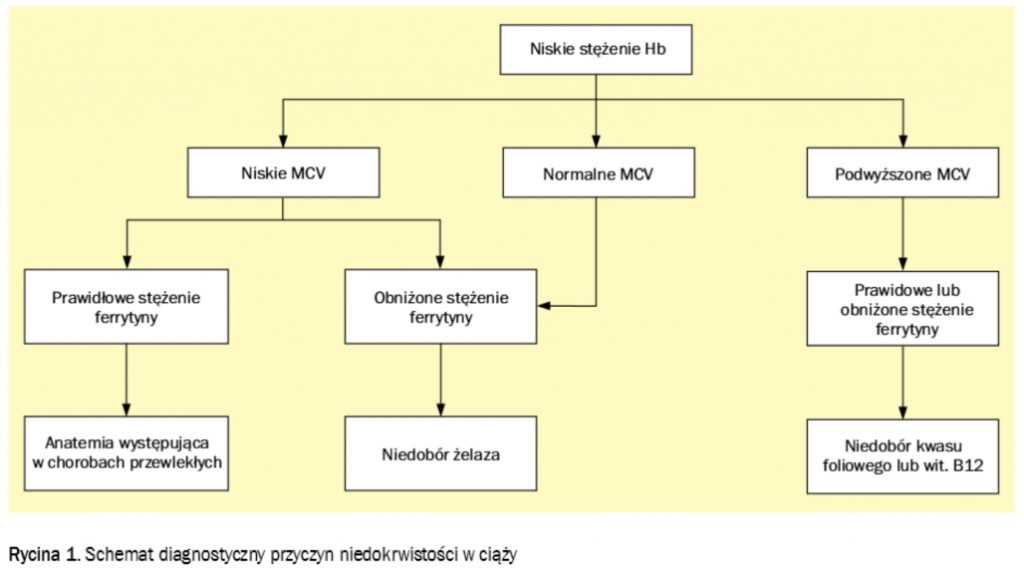
Jeżelu udało nam się rozpoznać anemię w trakcie trwania ciąży postępowanie uzależniamy od czasu trwania ciąży:
Przed 16 tygodniem ciąży:
Przed 16 tygodniem ciąży nie stosujemy preparatów żelaza jeżeli nie ma ku temu medycznych wskazań! Najważniejszym wskazaniem jest wynik hemoglobiny < 11 g/dl oraz obniżone stężenie ferrytyny.
W leczeniu niedokrwistości z niedoboru żelaza stosujemy niskie dawki żelaza przyjmowane doustnie przez dłuższy czas. W razie braku odpowiedzi proponuje się zmianę na preparat o udowodnionej zwiększonej biodostępności lub zwiększenie dawki i dalszą obserwację.
Po 16 tygodniu ciąży:
Możemy suplementować (stosować profilaktycznie) żelazo w dawce do 30 mg/d u kobiet bez anemii ze stężeniem ferrytyny poniżej 60 mcg/l.
U kobiet z niewielką lub umiarkowaną niedokrwistością w pierwszym lub drugim trymestrze ciąży (<28 tygodni) leczeniem pierwszego rzutu w przypadku niedoboru żelaza jest połączenie zwiększenia podaży tego pierwiastka w diecie oraz doustna suplementacja.
Do produktów o dużej zawartości żelaza, zaliczamy:
- krewetki
- mięso z indyka
- produkty zbożowe wzbogacone w żelazo
- fasola
- soczewica
- wątróbka
Warto również przeanalizować spożycie produktów, które zaburzają wchłanianie tego pierwiastka, takich jak: produkty mleczne, soja, szpinak, kawa i herbata
Ze względu na szeroką dostępność i mały koszt często stosowany jest siarczan żelaza(II), ale w przeglądzie systematycznym, w którym porównano różne doustne preparaty żelaza, stwierdzono, że najlepiej tolerowany jest glicynian żelaza(II) powlekany mukoproteozą.
Oczywiście zdarzą się również sytuacje skrajne gdzie Pacjentka będzie wymagać przetoczenia preparatów żelaza dożylnie, ale o tym mam nadzieje w innym poście. Suplementacja jest ważna, ale pamiętajmy, że lepsze wrogiem dobrego!














